Радикулиты — это одно из распространенных заболеваний. И поликлиники с этим заболеванием обращается до 80% больных, а в больницах их насчитывается до 20% (Н. С. Четвериков, 1961).
Шейно-грудной радикулит также встречается нередко и стоит на втором месте после пояснично-крестцового (А. JI. Динабург и А. E. Рубашева, 1959; В. С. Воздвиженская, 1971).
Распространенность заболевания среди людей молодого возраста, его длительность, склонность к рецидивам часто с временной утратой трудоспособности делают понятным то большое внимание, которое уделяется вопросам лечения больных радикулитом.
Общепризнанным методом лечения этого заболевания является комплексная терапия, обязательный элемент которой массаж и лечебная физкультура.
Опыт применения лечебной физкультуры, включающим массаж на курортах, а также в сочетании с физическими факторами во внекурортной обстановке, показал значительную роль этих методов в повышении эффективности комплексного лечения больных радикулитом (Л. А. Кузнецов, 1954; И. Б. Темкин, 1957; А. П. Сперанский, 1965; H. А. Белая, 1970).
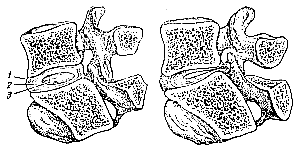 |
Последние десятилетия ознаменовались признанием ведущей роли поражений межпозвонковых дисков в этиологии большинства радикулитов. Это представление позволяет с новых позиций подойти к изучению патогенеза, клиники и лечения данного заболевания, в том числе и массажа. Рис. 71. Можпозвонковый диск. Слева — нормальное положение в межпозвонковом диске; справа — выдавливание и ущемление пульпозного ядра |
 |
Межпозвонковый диск представляет собой плотную фиброзно-хрящевую пластинку. Межпозвонковые диски pacположены между всеми позвонками, за исключением I и II шейных позвонков. Каждый межпозвонковый диск coстоит из трех частей:
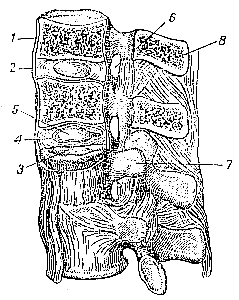
Рис. 72. Межпозвонковые диски поясничного отдела позвоночного столба. 1 — тело позвонка; 2, 3 — межпозвонковый диск; 4 — фиброзное кольцо диска; 5 — пульпозное ядро; 6 — межпозвонковое отверстие; 7 — поперечный отросток; 8 — остистый отросток (по В. П. Воробьеву). |
Последние являются верхними и нижними поверхностями межпозвонкового диска и одновременно эпифизарными пластинками тол позвонков. Чаще других поражаются два нижних поясничных межпозвонковых диска в связи с наибольшей нагрузкой, приходящейся на этот отдел позвоночника. При дегенерации межпозвонкового диска разрушается пульпозное ядро, фиброзное кольцо, после него — замыкающие пластинки, а в последующем в процесс вовлекаются тела смежных позвонков, связочный аппарат и межпозвоночные суставы. Стадию, которая ограничивается поражением только межпозвонкового диска, обозначают термином «хондроз», поражение других элементов сегмента называют остеохондрозом. Этот процесс не является чисто местным. Это системное поражение позвоночника и хрящевых образований организма. Наряду с этим основное значение в патогенезе радикулитов имеют нарушения в самих дисках.
В числе причин, вызывающих поражение межпозвонковых дисков, отмечены: травмы и микротравмы позвоночника, повышенные физические нагрузки, ослабление мышц спины, нарушение обменных процессов, обменно-аллергические изменения, эндокринные нарушения, ревматизм, инфекции, интоксикации, недостаток в организме витамина С, нарушение процесса коллагенообразования, врожденные изменения позвоночника, аномалии развития спинного мозга.
При поражении межпозвонковых дисков различают их дегенерацию без смещения элементов и смещения в форме выпячивания (протрузия) и выпадения (грыжа).
Направление выпячивания или выпадения может быть различным: кпереди, в стороны или кзади. Чаще всего наблюдаются боковые и задне-боковые выпячивания, которые направляются к межпозвонковым отверстиям и ведут к сдавлению корешка и появлению монорадикулярного синдрома. При больших выпячиваниях сдавливаются два корошка. Наиболее распространены выпячивания. Грыжи встречаются реже — в 5—8% случаев.
Пораженный корешок может лишь соприкасаться с выпячивающейся тканью межпозвонкового диска, но он может распластываться над выпячиванием и прилегающей желтой связкой. При более высоком поражении межпозвонковых дисков сдавлению может подвергаться спинной мозг, при поражении в нижне-поясничном отделе — корешки конского хвоста.
Большинство авторов считают, что при поражении межпозвонковых дисков возникает компрессия корешка дегенеративно измененным, выпячивающимся межпозвонковым диском или она обусловлена реактивными изменениями со стороны позвонков и связок. Установлено также, что дегенеративные изменения в межпозвонковом диске без выпячиваний могут обусловить проявление радикулита (А. И. Арутюнов, M. К. Бротман, 1964). Одни авторы подчёркивают роль компрессии корешка и отсутствие процесса воспаления, другие наряду с этим придают значение воспалительным изменениям вокруг выпавшего межпозвонкового диска и в самом корешке.
До настоящего времени нет единого взгляда на значение спондилеза в проявлении клинических признаков радикулита. Существует точка зрения, что остеохондроз и спондилез — это проявление единого дегенеративного процесса, отдельные этапы дегенеративных изменений межпозвонкового диска (И. JI. Тагер, 1949; С. А. Рейнберг, 1955; А. И. Арутюнов, 1962). По мнению других авторов, эти формы являются самостоятельными заболеваниями (H. С. Косинская, 1962; А. Д. Динабург и А. E. Рубашева, 1963). Наряду с этим большинство авторов считают, что спондилез может способствовать возникновению радикулита в сочетаниис такими факторами, как инфекция, переохлаждение, травма.
Патологический процесс при радикулите локализуется в экстрадуральной части корешка (корешковый нерв), проходящей в эпидуральном пространстве или в части его, расположенной в межпозвонковом отверстии (начало канатика). Однако это по исключает случаев изолированного поражения внепозвонковой части канатика, сплетения и ствола седалищного нерва при инфекционных процессах по соседству, травмах, сосудистых поражениях, сдавлениях инфильтратами и т. п.
Еще не разработана новая общепринятая классификация радикулитов, которая учитывала бы современные данные об этиологии и патогенезе заболевания, а прежние классификации, основанные только на топическом принципе (радикулит, фуникулит и т. п.), утратили свое значение.
Клиническая картина при радикулитах дискогенной этиологии зависит от уровня, формы поражении межпозвонкового диска, темпа развития выпячивания, стадии процесса.
При поясниччно-крестцовой локализации основной жалобой больных являются различные боли в пояснично-крестцовой, ягодичной областях и в ноге. Боль приводит к ограничению движении в поясничном отделе позвоночника, развитию сколиоза и нарушению осанки. Нередко наблюдается уплощение поясничного лордоза и в тяжелых случаях кифосколиоз. Мыщцы спины напряжены, а мышцы ягодиц, бедра, голени гинотоничны, гипотрофичны. Болезненны при пальпации паравертебральные точки, остистые отростки по ходу седалищного нерва. Выражены симптомы натяжения Лассега, Нери, Вассермана и др.
При объективном исследовании чаще всего страдают болевая и тактильная чувствительность в зоне пораженного корешка и нерва, иногда в сочетании.
Выраженные парезы и параличи наблюдаются в единичных случаях, но нередко имеет место снижение силы и мышцах стопы. Коленные и ахилловы рефлексы часто снижены. Проявления патологических изменений в вегетативных отделах нервной системы почти постоянно cопутствуют заболеванию и выражаются в повышенной чувствительности к холоду, снижении кожной температуры на пораженной ноге, ослаблении пульсации, нарушении потоотделения и др.
Грыжа межпозвонкового диска, по Б. Л. Дубнову (1963), характеризуется следующими признаками: постоянной, фиксированной, противоболевой позой, отсутствием поясничного лордоза, а иногда наличием кифоза, резко положительного симптома подкладной подушки (больной может лежать, только положив подушку под живот), полным отсутствием сгибания и разгибания в поясничном отделе, появлением сильной боли в поясничной области при разгибании ноги в тазо-бедренном суставе, выраженным сколиозом во всех положениях, резкой болью при пальпации грыжевых точек (проекция выпавшего межпозвонкового диска), грубым расстройством чувствительности, отсутствием рефлексов; тракции не уменьшают боли.
При протрузии все эти симптомы значительно меньше выражены; при дегенерации межпозвонкового диска имели место боли и симптомы натяжения, а коленный рефлекс и рефлексы с ахиллова сухожилия не изменены, чувствительность сохранена.
После операции удаления грыжи межпозвонкового диска пояснично-крестцового отдела у больных наблюдаются боли в спине, ногах, слабость мышц стопы. Эти симптомы могут быть обусловлены изменением статики в связи с перегрузкой вышележащих межпозвонковых дисков (А.И.Осна, 1962), а также проявлениями распространенного остеохондроза (П. И. Пыльдвере и др., 1962; Кунц, 1951), а возможно, и рубцовыми изменениями в результате оперативного вмешательства. Реже наблюдается дисфункция тазовых органов.
При шейно-грудных радикулитах боли локализуются в плечевом поясе, руке, шейно-грудном отделе позвоночника, спине, грудной клетке; нередки боли в области сердца. Из-за болей иногда ограничены движении в шейно-грудном отделе позвоночника, руке, больной принимает вынужденное положение. Болезненна пальпация по ходу нервных стволов руки, над и под ключицей, остистых отростков и паравертебральных точек на уровне нижних шейных и верхних грудных позвонков, межреберий, точек выхода малого затылочного нерва и др. Нередки нарушения поверхностных видов чувствительности в зоне пораженного корешка. Нередко снижена сила мышц руки, выражены атрофии в кисти, плечевом поисе, мышцы руки гипотоничны, а мышцы шеи, спины напряжены. Иногда сглажен шейный лордоз, может иметь место сколиоз в нижне-шейном и верхне-грудном отделах позвоночника.
При поражении как самих корешков, так и вегетативных волокон шейного и грудного отделов пограничного симпатического ствола клиническая симптоматика многообразна. Типичными для этой формы являются жгучий, симпаталгический характер боли, нарушение чувствительности по сегментарно-симпатическому типу с выраженным гиперпатическим оттенком («полукуртка», «полукапюшон»), болезненность при давлении на места проекции звездчатого узла, сосудистых сплетений, сонной и лучевой артерии, солнечного сплетения.
Частым симптомом являются боли в области сердца различного происхождении. К ним относятся корешковые (кардиалгии), симпаталгические и стенокардитические боли и ряд других ссрдечно-сосуднстых нарушений (M. Б. Гордон, 1962; E. И. Сорокина, 1971; H. И. Стрелкова, 1971), что может привести к ошибочному диагнозу стенокардии и инфаркта миокарда.
При сочетанных формах в клинической картине могут преобладать явления поражения узлов в виде типичного ганглионита (трунцита). В других случаях имеет место лишь транзиторное, преходящее раздражение узлов и преобладают явления радикулита. Эти формы могут переходить одна в другую.
При шейно-грудном радикулите дискогонной этиологии следует также учитывать возможность одновременного проявления других признаков шейного остеохондроза, приводящих иногда к тяжелым нарушениям мозгового кровообращения или к хронической церебральной недостаточности, приступам мигрени и др.
Полирадикулит возникает при явлениях распространенного остеохондроза и проявляется болями в спине, pyках, ногах. При этом боли преимущественно выражены или в пояснично-крестцовом, или в шейно-грудном отделе и соответствующей конечности.
На рентгенограммах позвоночника отмечаются сужение межпозвонковой щели, изменение высоты межпозвонкового диска, остеофиты, смещение вышележащего позвонка, обызвествление выпавшей части межпозвонкового диска, тень межпозвонкового диска, спондилез. Однако на ранних стадиях поражения межпозвонковых дисков изменения на рентгенограмме отсутствуют и в дальнейшем они обнаруживаются в 55—60% наблюдений (JI. С. Kaдин,1952; Д. Г.Щефер, 1959).


